Aujourd’hui, de nombreux professionnels se sentent contraints par des lignes directrices désuètes, craignant des poursuites s’ils choisissent de respecter les standards internationaux de prudence plutôt que de répondre à la pression sociale d’une « normalisation » chimique rapide.
Sommes-nous en train de sacrifier la rigueur de l’évaluation clinique sur l’autel de la performance académique? Est-ce que la démarche réflexive est occultée pour éviter de froisser l’égo de certains adultes?
Cette situation est d’autant plus préoccupante que nous persistons à définir le TDAH comme un trouble d’origine essentiellement génétique, une vision étroite qui nous aveugle souvent sur l’impact déterminant de l’environnement et du mode de vie.
Pourquoi les ordres professionnels sensés protéger le public n’offrent pas de lignes directrices mise à jour comme l’Assemblée nationale le réclame depuis 6 ans?
En fait, le pseudo-consensus d’une origine génétique au TDAH et la croyance que les effets secondaires des psychotropes sont peu envahissants a contraint les autorités médicales à repousser sans cesse les nécessaires mise à jour des lignes directrices.
Dans un article qui paraîtra en mars prochain, je présente une revue des connaissances actuelles des effets secondaires de la médication psychostimulante. Ce troisième texte explore donc une autre raison pour laquelle il est urgent d’évoluer vers une psychiatrie intégrative.

L’illusion du tout génétique: un angle mort clinique
Pourquoi les autorités et une partie du corps médical restent-ils si fermement attachés à l’idée que le TDAH est un trouble de naissance, principalement dicté par les gènes?
Bien que cette théorie ait longtemps dominé, la science moderne nous invite pourtant à plus de nuances. Si l’origine était purement génétique, comment pourrions-nous expliquer que le mois de naissance d’un enfant influence radicalement ses chances d’être diagnostiqué?
Au Québec, les élèves nés à la fin de l’été sont beaucoup plus susceptibles de recevoir une prescription de psychostimulants que leurs pairs plus âgés de la même classe. Ne sommes-nous pas en train de pathologiser une simple immaturité développementale?
En nous laissant aveugler par le dogme de la fatalité génétique, ne risquons-nous pas de négliger des facteurs environnementaux — comme le manque de sommeil, l’exposition aux écrans ou une alimentation inadaptée — qui produisent pourtant des symptômes identiques?
Des effets secondaires: l’inquiétant silence des données
Lorsque nous prescrivons des psychostimulants à des milliers d’enfants, sommes-nous réellement conscients des risques que nous leur faisons courir?
Il est frappant de constater que la majorité des études sur les effets secondaires portent sur des populations de plus de 16 ans, alors que les utilisateurs sont bien plus jeunes. Plus troublant encore, une immense majorité de la littérature scientifique est écartée des méta-analyses pour cause de biais méthodologiques importants.
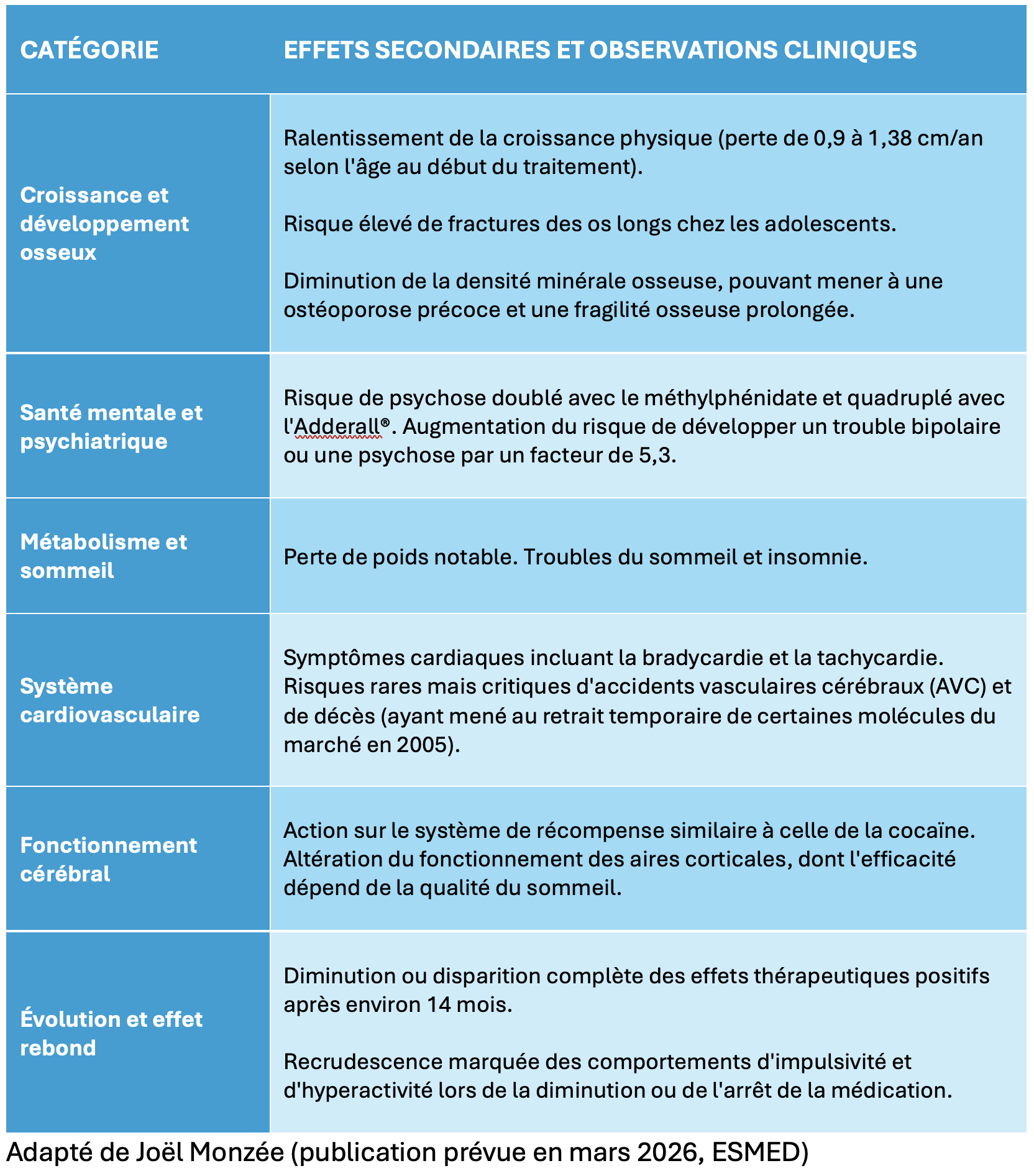
Ce que nous savons déjà devrait pourtant nous inciter à une extrême prudence. Des recherches indiquent des ralentissements de la croissance physique, pouvant atteindre plus d’un centimètre par an chez les enfants traités. Nous observons également une diminution de la densité minérale osseuse, augmentant le risque de fractures et de fragilité à long terme.
Comment pouvons-nous justifier l’usage massif de ces molécules sur plusieurs années alors que les études de sécurité dépassant les 12 semaines sont rarissimes?
Cœur et cerveau: des risques psychiatriques sous-estimés
Au-delà de l’aspect physique, l’impact sur la santé mentale et cardiaque interpelle. Savions-nous que le risque de développer une psychose ou un trouble bipolaire pourrait être multiplié par plus de cinq chez certains adolescents utilisant des stimulants spécifiques?
Des cas de tachycardie et d’hypertension sont régulièrement rapportés, et l’histoire nous rappelle que certaines molécules ont même dû être temporairement retirées du marché suite à des rapports de décès subits.
Nous devons aussi nous interroger sur le mode d’action réel de ces produits. Loin d’être de simples « vitamines pour la concentration », les psychostimulants agissent sur le système de récompense du cerveau d’une manière comparable à certaines drogues dures.
Ils augmentent artificiellement la disponibilité de l’élève pour des tâches peu stimulantes, mais à quel prix pour l’équilibre de son fonctionnement cortical et la qualité de son sommeil?
La psychiatrie intégrative: pour un diagnostic rigoureux
Face à ces constats, n’est-il pas temps de changer de paradigme et d’adopter la psychiatrie intégrative ? Cette approche refuse la solution simpliste d’une pilule pour chaque symptôme. Elle exige une évaluation biopsychosociale rigoureuse avant tout diagnostic.
Saviez-vous que plus de cinquante conditions médicales ou psychosociales — allant des troubles du sommeil aux carences nutritionnelles, en passant par l’anxiété ou des traumatismes — peuvent imiter parfaitement les symptômes du TDAH?
Une pratique intégrative nous oblige à différencier le « vrai » trouble neurologique des présentations qui y ressemblent, mais qui découlent de facteurs externes.
Si un changement d’environnement scolaire, une nouvelle passion ou une meilleure hygiène de vie peuvent faire disparaître les symptômes, pourquoi continuer à privilégier une médication permanente dès la première intention?
Un appel à l’autonomie émotionnelle

En conclusion, nous devons nous demander quelle société nous préparons pour nos jeunes. En utilisant la médication pour « normaliser » les comportements qui dérangent en classe, ne les privons-nous pas de l’opportunité d’apprendre à réguler eux-mêmes leurs émotions et leur impulsivité?
Nous plaidons pour que les interventions psychosociales et la psychothérapie redeviennent la priorité, malgré leur apparente lenteur par rapport à un médicament. Il est urgent que nos autorités et nos ordres professionnels fournissent aux cliniciens les ressources nécessaires pour effectuer de véritables diagnostics différentiels.
La santé et l’avenir de nos enfants ne méritent-ils pas que nous prenions le temps de comprendre l’humain derrière le symptôme?
Aller plus loin
Elliott J, Johnston A, Husereau D et al. Pharmacologic treatment of attention deficit hyperactivity disorder in adults: A systematic review and network meta-analysis. PLoS ONE. 2020;15(10):e0240584
MTAC-NIH. National Institute of Mental Health Multimodal Treatment Study of ADHD follow-up: 24-month outcomes of treatment strategies for attention-deficit/hyperactivity disorder. Pediatrics. 2004;113(4):754-761
MTAC-NIH. Multimodal Treatment Study of ADHD follow-up: changes in effectiveness and growth after the end of treatment. Pediatrics. 2004;113(4):762-769
Swanson J, Greenhill L, Wigal T et al. Stimulant-related reductions of growth rates in the PATS. J Am Acad Child Adolesc Psychiatry. 2006;45(11):1304-1313
Komatsu DE, Thanos PK, Mary MN et al. Chronic exposure to methylphenidate impairs appendicular bone quality in young rats. Bone. 2012;50(6):1214–1222
Rivera JC, Howard JT. Preliminary Evidence of an Association Between ADHD Medications and Diminished Bone Health in Children and Adolescents. Pediatric Orthopaedics. 2017;37(5):348-354
Uddin SMZ, Robison LS, Fricke D et al. Methylphenidate regulation of osteoclasts in a dose- and sex-dependent manner adversely affects skeletal mechanical integrity. Sci Rep. 2018;8:1515
J. Currie J, Stabile M, Jones LE. Do stimulant medications improve educational and behavorial outcomes for children with ADHD? Health Econ. 2014;37:58-69
Faraone S, Asherson P, Banaschewski T et al. Attention-deficit/hyperactivity disorder. Nat Rev Dis Primers. 2015;1:15020
D’Arrigo T. Study Finds Higher Risk of Psychosis With Amphetamines for ADHD. Clinical and Research News. 2019;54(9)/doi.org/10.1176/appi.pn.2019.4b22
Moran LV, Skinner JP, Shinn AK et al. Risk of incident psychosis and mania with prescription amphetamines. American Journal of Psychiatry. 2024;181(10):847-939
Salazar de Pablo G, Aymerich C, Chart-Pascual JC et al. Occurrence of Psychosis and Bipolar Disorder in Individuals With Attention-Deficit/Hyperactivity Disorder Treated With Stimulants. JAMA Psychiatry. 2025/doi.org/10.1001/jamapsychiatry.2025.2311
USDOHAH. Drug Abuse Warning Network: National Estimates of Drug-Related Emergency Department Visits. 2011;3:1-98
Gosselin S. Le méthylphénidate chez les adultes: effets indésirables sous-estimés. INSPQ. 2011
Cooper WO, Habel LA, Sox CM et al. ADHD Drugs and Serious Cardiovascular Events in Children and Young Adults. N Engl J Med. 2011;365:1896-1904
Schelleman H, Bilker WB, Kimmel SE et al. Methylphenidate and risk of serious cardiovascular events in adults. Am J Psychiatry. 2012;169(2):178-185
Kay BP, Wheelock MD, Siegel JS et al. Stimulant medications affect arousal and reward, not attention networks. Cell. 2025;188(26):7529-7546




